コラム
TACs
国際頭痛分類
一次性頭痛
- 片頭痛
- 緊張型頭痛
- 三叉神経・自律神経性頭痛(TACs)
- 群発頭痛
- 発作性片側性頭痛
- 短時間持続性片側神経痛様頭痛発作
- 持続性片側性頭痛
- その他の一次性頭痛
- 一次性咳嗽性頭痛、一次性運動時頭痛、性行為に伴う一次性頭痛、一次性雷鳴頭痛、寒冷刺激による頭痛、頭蓋外からの圧力による頭痛、一次性穿刺様頭痛、貨幣状頭痛、新規発症持続性連日性頭痛
TACs(trigeminal autonomic cephalalgias)三叉神経自律神経頭痛
持続時間とインダシンに対する反応性で分けられている。

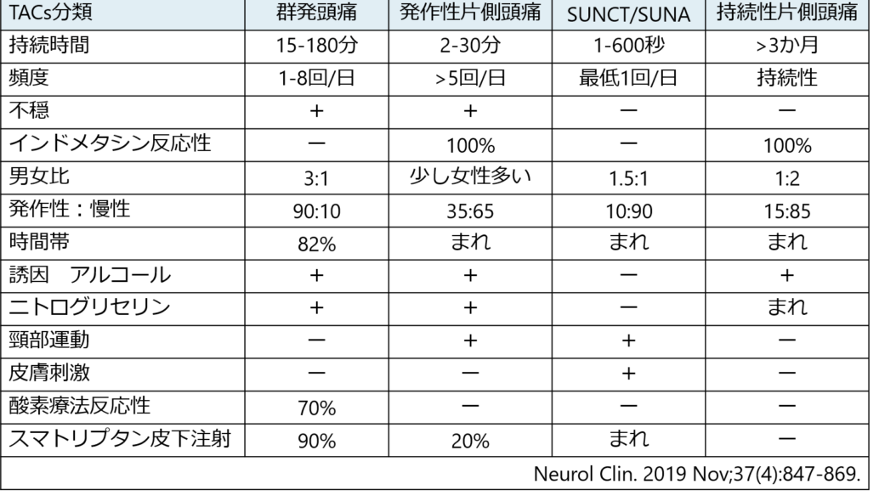
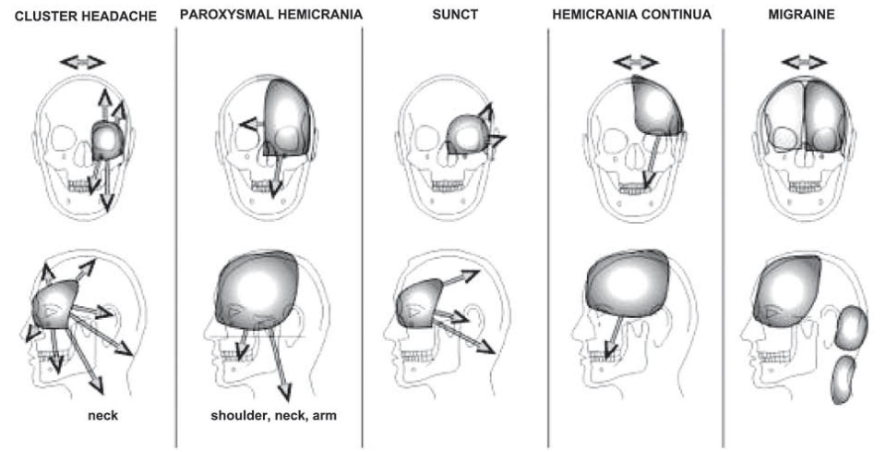
 短時間持続性片側神経痛様頭痛発作
短時間持続性片側神経痛様頭痛発作
short lasting neuralgiorm headache attacks)SUNHA=サンハ
診断基準
A:B~Dを満たす発作が20回以上ある
B:性状(中等度~重度)・部位(一側性・眼窩部、眼窩上部、側頭部またはその他の三叉神経支配領域)・持続時間(単発性または多発性の刺痛・鋸歯状パターンとして1~10分間持続)
C:頭痛と同側に臨床像の症状を1項目以上認める
D:発作頻度は1回~/日
E:他疾患の除外
結膜充血および流涙を伴う短時間持続性片側神経痛様頭痛発作(SUNCT:サンクトshort-lasting Unilateral Neuralgiform headache with Conjunctival injection and Tearing)頭痛に流涙と充血の両方を伴う
頭部自律神経症状を伴う短時間持続性片側神経痛様頭痛発作(SUNAスナshort-lasting unilateral neuralgiform headache with autonomic syndrome )頭痛に流涙と充血のどちらか一方を伴う
中等度~重度の頭痛発作が数秒~数分間、1日に1回以上起こります。頭痛は頭の片側に起こり、痛む方の目から涙が出たり、充血を伴います。頭痛に流涙と充血の両方を伴うSUNCT(サンクト)と、どちらか1つを伴うSUNA(スナ)に分類されます。※
目の奥や側頭部あたりが痛み、その痛みには単発性の刺痛(刺すようにズキっとする)・多発性の刺痛(刺すようにズキズキズキズキする)・鋸歯状(ずっと痛い状態に刺すような痛みが加わる)の3つのパターンがあります。鋸歯状パターンでは、10分間持続するように発作が長くなることがあります。
刺すような痛みであり、三叉神経痛と似た症状ですが、流涙や充血などの自律神経症状を伴うことが特徴です。SUNCTやSUNAでもひげ剃りや歯みがきなどの刺激によって頭痛が誘発されることがあります。
SUNCTは難治性頭痛で、長期経過や転帰は不明な点が多いです。様々な治療介入が報告されていますが、多数例の報告はありません。
薬物療法ではラモトリギンとリドカイン静脈注射が最も有効と言われております。内服薬開始後は、頭痛発作に加えて、自律神経症状も軽快、消失することが多いようです。
予防薬のラモトリギンは25mg/日で開始し皮膚症状の副作用を見ながら25mg/週で徐々に増量し維持量を検討する。ラモトリギン副作用で使用できない場合はガバベンチン、プレガバリン、トピラマート、カルバマゼピンやベラバミルも治療の選択肢になる。深部電極刺激や神経ブロックも治療としてあるが最近では神経血管減圧術が効果的であった報告も増えている。
発作性片側頭痛(paroxmal hemicrania)
A.B-Eを満たす発作が20回以上ある
B.重度の一側性の痛みが、眼窩部、眼窩上部または側頭部のいずれか1つ以上の部位に2-30分間持続する
C.以下のいずれか、もしくは両方
①頭痛と同側に少なくとも以下の症状あるいは徴候の1項目を伴う
a)結膜充血または流涙(あるいはその両方)
b)鼻閉または鼻漏(あるいはその両方)
c)眼瞼浮腫
d)前頭部および顔面の発汗
e)縮瞳または眼瞼下垂(あるいはその両方)
D.発作の頻度は、5回/日を超える
E.発作は治療量のインドメタシンで完全寛解する
F.ほかに最適なICHD-3 の診断がない
日本頭痛学会・国際頭痛分類委員会 訳:国際頭痛分類 第3版
発作性片側頭痛
発作性片側頭痛は群発頭痛に似た臨床的特徴をもつが、発作時間はより短く(2~30分)、発作頻度はより高く、女性に多い疾患である。発作はきわめて限定的に片側性であり、眼窩部を中心に生じる。発症率は1人/5万
群発頭痛同様、診断は頭痛が以下の他覚的兆候や自覚的症状の1つ以上を随伴する場合に確定される:流涙、結膜充血、鼻漏、鼻閉、前頭部または顔面の発汗、縮瞳、眼瞼下垂、眼瞼浮腫。
7日から1年持続する発作が1か月以上にわたる緩解期を挟んで生じる場合に反復性発作性片側頭痛と診断され、
慢性発作性片側頭痛は、1年間を超えて発作が繰り返され、緩解期がないもの、または緩解期があっても1か月未満の場合に診断される。
NSAIDs
アスピリン ピロキシカム ナプロキセン セレコキシブ
カルシウム拮抗薬 フルナリジン ベラパミル
抗てんかん薬 トピラマート
その他 トリプタン アセタゾラミド 副腎皮質ステロイド
群発頭痛
群発頭痛の診断基準(国際頭痛分類第3版)
A. B~D を満たす発作が5 回以上ある
B.(未治療の場合に)重度~きわめて重度の一側の痛みが眼窩部、眼窩上部または側頭部のいずれか
1つ以上の部位に、15~180 分間持続する
C. 以下の1項目以上を認める
①頭痛と同側に少なくとも以下の症状あるいは徴候の1項目を伴う
a) 結膜充血または流涙(あるいはその両方)
b) 鼻閉または鼻漏(あるいはその両方)
c) 眼瞼浮腫
d) 前頭部および顔面の発汗
e) 縮瞳または眼瞼下垂(あるいはその両方)
②落ち着きのない、あるいは興奮した様子
D. 発作の頻度は1回/2日~8回/日である
E. ほかに最適なICHD-3の診断がない

・疫学 20~40歳代 男性:女性=3~7:1
*元々は男性主体とされていたが、近年女性も多いことがいわれており性差はそこまで重要ではないことが指摘ある(過去は7:1→現在は2:1 or 3:1)
*喫煙が高い
*TACs全体の>90%を群発頭痛が占める lifetime prevalence 0.12%
・誘発因子:飲酒(発作時95%飲酒で誘発)、アルコール以外の誘因(ヒスタミンまたはニトログリセリン いずれも血管拡張作用を有する)→誘因摂取の開始2時間以内に誘発
*頭痛の周期内で誘発される(周期外では誘発されない)
・夜間、睡眠中に起こりやすい・毎回同じ時刻に発症することも多い
→「視床下部」のcircadian rhythmが関連している機序が推定されている
→片頭痛は就寝中発症ないため鑑別点として対照的である
・頭痛持続時間/頻度:45-90分程度、1-3回/日程度が多い、1回の周期は6-12週間/年が多い
・発症様式は突然発症で15分以内にpeakに達する、終了も比較的突然
・不穏になりやすい(報告によるが90%以上とも・片頭痛はじっと寝ていたい点が対照的)
・片側性:毎回同じ側または周期ごとに違う側に移行する(同じ周期内で側は変化しない)
・病型といて反復性 episodicと慢性 chronicがあるが、日本は反復性がほとんど(欧米は慢性が約20%程度ある)
・群発頭痛も片頭痛と同様に予兆期と回復期がある Neurology 2018;91:e822
*前兆としてのphotophobiaは群発頭痛では片側性が多い
・誤診:片頭痛、三叉神経痛、副鼻腔炎、歯科疾患
→下垂体病変や海綿静脈洞病変との鑑別が重要で全例MRI検査を推奨(European Headache Federation consensus)日本からの群発頭痛の臨床像に関する86例の報告 cephalalgia 2011;31:628-633.
・疫学:年齢 38.4歳(17-73歳)、発症年齢31.0歳(10-70歳), 男女比=3.8:1, 慢性は少なくほとんどが反復性
・疼痛部位:眼窩後部 80%, 側頭部 52%, 後頭部 22.1%, 前頭部 18.6%, 上歯 16.3%, 頭頂部 9.3%, 鼻 4.7%, 下顎 4.7%, 頬3.5%, 首2.3%, 肩2.3%, 耳2.3% *歯の疼痛だと不必要な抜歯をうけることもある
・持続時間:
・時間帯:夜間25.6%, 夜間のみ22.1%, 日中16.3%, 日中のみ10.5%, 同じ4.7%, 毎回ことなる 20.9%
・自律神経症状:流涙 66.3%, 結膜充血 31.4%, 鼻漏 55.8%, 鼻閉 30.2%, 顔面発汗 20.9%, 眼瞼下垂 8.1%
・随伴症状:嘔気 39.5%, 嘔吐 15.1%, 羞明 30.2%, 音過敏 30.2%, 不穏状態 69.8%, 動悸 42.9%, 動作による増悪 31.0% *随伴症状の嘔気や過敏症状から片頭痛と誤診される場合もある
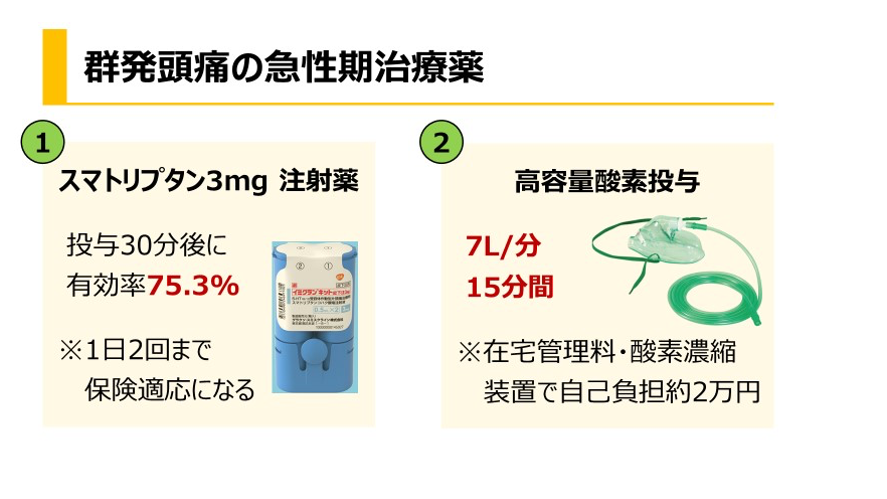
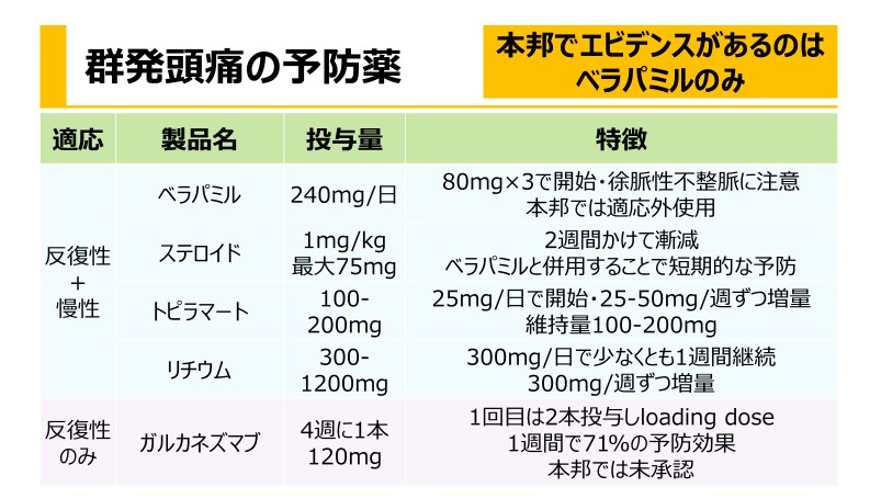
群発頭痛の第一選択はベラパミルである。経口投与240-360mg/日
日本での最大投与可能量は240mg、ベラパミルの効果発現までは1-2週間かかるので翌日からでも効果が期待できるステロイドを併用する。
プレドニゾロンが用いられる。60-100mgを5日間連続投与し10mg/日ずつ漸減中止する。就寝後の発作予防として、エルゴタミン、ナラトリプタンなどの片頭痛急性期治療薬やメラトニン、メラトニン受容体の選択的アゴニストであるラメルテオンの就寝前投与が有効とする報告がある。
(ジェネラストのための頭痛診療マスターより)
持続性片側頭痛
診断基準
A:B~Dを満たす一側性頭痛がある
B:3か月を超えて存在・性状(中等度~重度)
C:①頭痛と同側に臨床像の症状を1項目以上認める または②落ち着きのない、あるいは興奮した様子、あるいは動作による痛みの増悪
D:治療量のインドメタシンに絶対的な効果を示す
E:他疾患の除外
参考文献
・頭痛の診療ガイドライン2021 監修:日本神経学会・日本頭痛学会・日本神経治療学会 編集「頭痛の診療ガイドライン」作成委員会
インドメタシンで効果不十分、副作用で使えない場合の治療は難渋する。小数例でステロイド、トピナマート、ガバベンチン、プレガバリン、メラトニン、ベラパミルの報告があり試してみる価値はある。